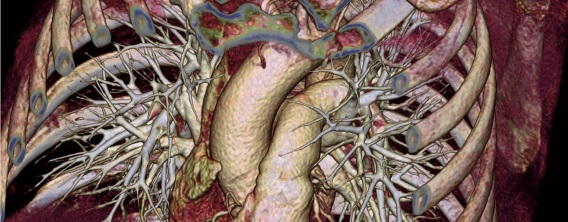
RöKo Digital – CT-Indikation bei Kindern mit Polytrauma: zeitnah und im Team
Polytraumata bei Kindern sind selten. Wenn sie auftreten, ist die schnelle radiologische Einschätzung wesentlich für den Outcome.
-
Präsentationstag:04.07.2020 0 Kommentare
-
Autor:kf/ktg
-
Sprecher:Jürgen Schäfer, Universität Tübingen
-
Quelle:Röntgenkongress Digital 2020
Wie häufig sind Polytraumata bei Kindern?
Unfälle sind zwar die häufigste Todesursache im Kindesalter (meist Verkehrsunfälle und Stürze), allerdings wurden 2014 in ganz Deutschland lediglich 381 Kinder unter 15 Jahren als PolytraumapatientInnen registriert. Auch große Traumazentren behandeln nur sehr wenige Fälle.
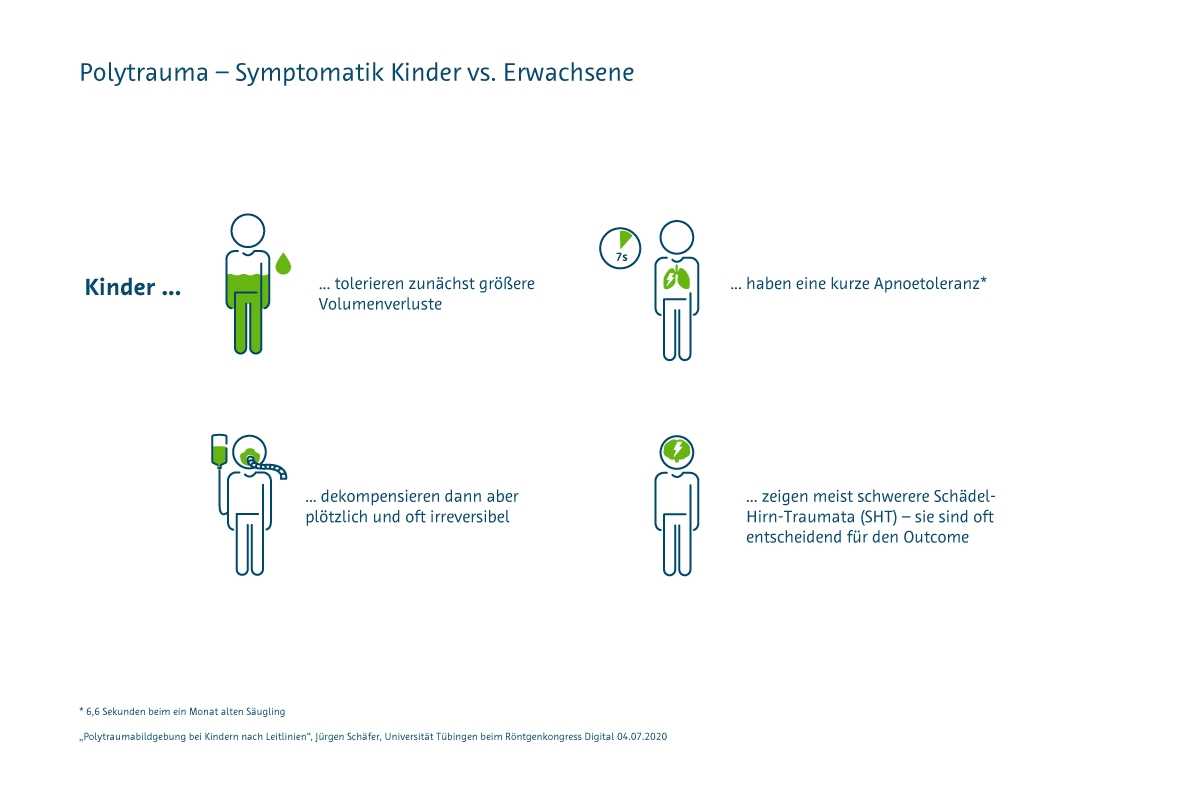
„Ein Kind ist kein kleiner Erwachsener“
Die Symptomatik bei Kindern ist im Vergleich zu Erwachsenen deutlich anders einzuschätzen, so Jürgen Schäfer, Vorstand der AG Pädiatrische Radiologie in der Deutschen Röntgengesellschaft:
- Kinder tolerieren zunächst größere Volumenverluste als Erwachsene.
- Allerdings verläuft die Dekompensation plötzlich und ist oft nicht mehr reversibel.
- Die Apnoetoleranz ist sehr kurz: bei Säuglingen fällt die Sauerstoffsättigung bereits nach 7 Sekunden – im Vergleich zu 30 Sekunden bei Jugendlichen.
- Schädel-Hirn-Traumata (SHT) sind meist schwerer als beim Erwachsenen. Sie sind sehr oft entscheidend für den Outcome.
Das sollte man wissen
- Die FAST (focused assessment with sonography for trauma) oder eFAST (extended FAST) werden während der orientierenden Untersuchung durchgeführt. Sie dürfen die CT nicht verzögern.
- Ein primär negativer Sono-Befund schließt eine Bauch- oder Thoraxverletzung nicht
- Bei Säuglingen mit SHT ist die Schädelsonographie indiziert, wenn sie keine Verzögerung des klinischen Workflows verursacht.
- Sind lebensbedrohliche Verletzungen ausgeschlossen, kann eine ausführliche Sonographie aller Regionen oder eine CT durchgeführt werden.
- CT-Indikation im Team und zeitnah!
- Das Untersuchungsprotokoll ist altersspezifisch unter Einhaltung der Referenzwerte zu gestalten.
- CT-Protokoll: monophasische CT mit i.v. Kontrastmittel mit Split-Bolus oder venöser Phase.
- Bei hämodynamischer Instabilität und geschultem Schockraum-Team kann die Ganzkörper-CT direkt nach Eintreffen des/der PatientIn erwogen werden.
- Kranielle MRT- und spinale MRT-Diagnostik im Nachgang bei entsprechender Klinik und Anamnese
Wer sollte im Trauma-Team vertreten sein?
Im überregionalen Traumazentrum sollten mindestens vier ÄrztInnen dabei sein, so Schäfer:
- 2 ChirurgInnen, entweder aus der Kinderchirurgie oder Traumatologie mit kindertraumatologischer Expertise
- 2 AnästhesistInnen
- jede der beiden Gruppen sollte mindestens eine/n Facharzt/Fachärztin enthalten
Zudem sollte ein/e pädiatrische/r IntensivmedizinerIn oder ein/e RadiologIn mit kinderradiologischer Expertise verfügbar sein.
Während sich die ChirurgInnen und und AnästhesistInnen um das ABC aus Airway, Breathing und Circulation kümmern, liegt bei den RadiologInnen die möglichst schnelle Einschätzung des Ausmaßes der Verletzung.
Das letzte Wort hat formal immer der/die Trauma-Leader. „De facto ist es so: Wer die Expertise hat, setzt sich durch“, so Schäfer.
FAST, eFAST oder CT?
Grundsätzlich stehen die Sono, die CT und MRT ist als ergänzende Methode zur Verfügung.
Die Notfall-Sonographie des Abdomens wird per FAST beziehungsweise die des Abdomen und des Thorax per eFAST durchgeführt. Ziel ist der Ausschluss freier Flüssigkeit, FAST und eFAST sind keine Organuntersuchungen.
Eine Metaanalyse zeigt für die FAST eine geringe Sensitivität von 56,5% und eine hohe Spezifität von 94,7% (Schöneberg 2014). Das bedeutet, ein negativer FAST-Befund hat fraglichen Nutzen für den Ausschluss freier Flüssigkeit.
Eine intraabdominelle Verletzung kann also sonographisch nicht ausgeschlossen werden. Ein positiver Befund führt trotzdem hinterher oft zur CT. Der Umgang mit der Untersuchung sei daher zu diskutieren, so Schäfer. Man könne die Sonographie durchführen, sie darf die CT aber keinesfalls verzögern, so Schäfer.
„Wenn man in FAST erst keine freie Flüssigkeit sieht, aber in der nachfolgenden CT viel freie Flüssigkeit, kann das daran liegen, dass sich der Patient durch Volumengabe stabilisiert hat und es nach initialem Schock mit Vasokonstriktion dann zur Blutung kommt“, erklärte Schäfer.
Die Indikation zur transfontanellaren Sonographie ist grundsätzlich bei jedem Schädel-Hirn-Trauma stellbar – solange die Fontanelle noch offen ist, also bis ungefähr zum 18. Lebensmonat.
Wann ist die CT notwendig?
Die S3-Leitlinie zur „Polytrauma/Schwerverletzten-Behandlung“ weist darauf hin, dass der Nachweis zur Mortalitätssenkung durch eine Ganzkörper-CT (GKCT) bei Kindern noch aussteht – im Gegensatz zu Erwachsenen. Allerdings geht die Leitlinie davon aus, dass die GKCT die Sterblichkeit reduziert.
Die Leitlinie betont ausdrücklich, dass auf eine maximale Reduzierung des Strahlendosis zu achten ist. Um aktuelle diagnostische Referenzwerte einzuhalten, sollte man spezifische pädiatrische CT-Protokolle verwenden. Die Leitlinie empfiehlt eine monophasische CT mit i.v. Kontrastmittelinjektion.
Wichtig ist die strenge Indikationsstellung. Schäfer verwies auf eine Studie, laut derer die Wahrscheinlichkeit für eine GKCT bei traumatisierten Kindern in Traumazentren (Level I und II) um 1,8-fach höher liegt, wenn die Behandlung in keinem speziellen Kinderzentrum erfolgt (Pandi 2016). „Die CTs aufgrund von Bagatelltraumen sollte der Kinderradiologe mit seiner Expertise verhindern“, unterstrich Schäfer. Er wies auch auf die Grenzen der CT hin: Für die Einschätzung des Darms beispielsweise sei die Sonographie der CT überlegen.
CT Protokoll
Folgende Eckpunkte sind bei der CT des Pädiatrischen Polytraumas zu bedenken:
- Mehrzeilen-CT mit isotroper Auflösung
- Native Schädel-CT
- HWS-CT
- GKCT Körperstamm nach i.v. Kontrastmittel
Den Strahlenschutz unterstützen folgende Aspekte:
- Leitlinien-entsprechende Dosisanpassung
- Dosismodulation
- Iterative Rekonstruktion
- Verzicht auf bi- oder triphasische CT-Protokolle
An seiner Institution erreicht Schäfer effektive Strahlendosen von etwas über 2mSv für die cerebrale CT und rund 5mSv für die CT von Hals, Thorax, Abdomen und Becken.
Nach Standard Operation Procedures (SOP) sollten erfolgen:
- die CT-Durchführung
- die Reformatierungen
- die Befundung
- die Befundmitteilung.
Kontrastmittelgabe: Der Tübinger Vorschlag
Ziel der KM-Gabe ist die Kontrastierung von Arterien und Venen, eine möglichst hohe Parenchym-Kontrastierung und die Untersuchung mit nur einer CT-Phase.
Auf das schnelle Erkennen von KM-Paravasaten ist zu achten.
Zur Methodik gab Schäfer folgende Empfehlungen:
- 1,5-2ml/kg bis maximal 100ml KM
- Biphasischer KM-Bolus – hierzu nannte Schäfer eine Referenzpublikation, die den Wert der biphasischen Bolusgabe bestätigt (Thomas 2015); Venöse Phase: Eichler 2015).
- Die erste Hälfte des Volumens wird langsam injiziert, gefolgt von der zweiten Hälfte mit doppelt so schneller Injektion
- Vorsicht ist geboten, wenn in der zuführenden Leitung noch NaCl ist – das Volumen beträgt Pi mal Daumen 15ml.
Aktuelle Leitlinien
Derzeit sind vier verschiedenen Leitlinien im Einsatz oder im Entstehen. Jede ärztliche Spezialisierung im Trauma-Team hat damit quasi seine eigenen Leitlinien – die Herausforderung im Team liegt darin, sie sinnvoll zusammenzuführen:
Die S3-Leitlinie zur „Polytrauma/Schwerverletzten-Behandlung“
- Federführung: Deutsche Gesellschaft für Unfallchirurgie (DCU)
- Registriernummer 012-019
- Sie ist bis Ende Juni 2021 gültig.
Die S2k-Leitlinie zum „Polytrauma bei Kindern und Jugendlichen“
- Federführung: Deutsche Gesellschaft für Kinderchirurgie e.V. (DGKCH)
- Registriernummer 006-120
- Sie soll im vierten Quartal 2020 erscheinen.
Die S1-Leitlinie „Trauma des muskuloskelettalen Systems im Kindes- und Jugendalter – Bildgebende Diagnostik“
- Federführung: Gesellschaft für Pädiatrische Radiologie e.V. (GPR)
- Registrierungsnummer: 064-019
- Sie ist bis Ende Juni 2022 gültig.
Die S2k-Leitlinie zum „Schädel-Hirn-Trauma im Kindesalter“
- Federführung: Gesellschaft für Neonatologie und pädiatrische Intensivmedizin e.V. (GNPI)
- Registrierungsnummer: 024-018
- Sie wurde seit über fünf Jahren nicht aktualisiert – die Aktualisierung läuft zurzeit.
Referenzen zu "CT-Indikation bei Kindern mit Polytrauma: zeitnah und im Team"
https://www.awmf.org/leitlinien/
Pandi V et al.
The use of whole body computed tomography scans in pediatric trauma patients: Are there differences among adults and pediatric centers?
J Ped Surg 2016; 51(4):649-53
https://doi.org/10.1016/j.jpedsurg.2015.12.002
Schöneberg C et al.
Diagnostik des stumpfen Abdominaltraumas des Kindes – ein systematisches Review mit Metaanalyse
Zentralbl Chir 2014;139(6): 584-91
https://doi.org/10.1055/s-0032-1328645
Thomas KE et al.
Dual Bolus Intravenous Contrast Injection Technique for Multiregion Paediatric Body CT
Eurol Radiol 2015;25(4):1014-22
https://doi.org/10.1007/s00330-014-3501-6