RöKo Digital – Update Multiple Sklerose
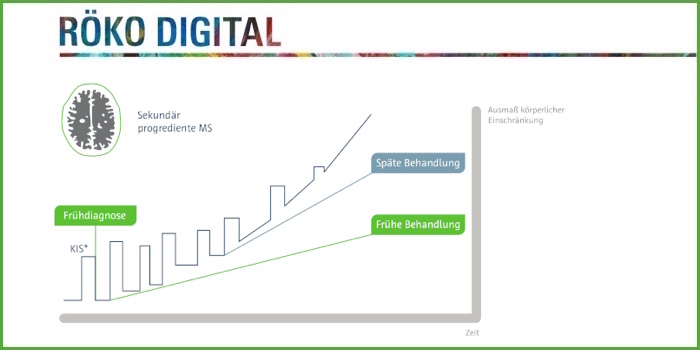
Die möglichst frühe Diagnose der Multiplen Sklerose ist wichtig für einen frühzeitigen Therapiebeginn. Er trägt dazu bei, den Grad der Behinderungen zu reduzieren, die bei der sekundär progredienten MS zu erwarten sind.
-
Präsentationstag:11.07.2020 3 Kommentare
-
Autor:mh/ktg
-
Sprecher:Arnd Dörfler, Universitätsklinikum Erlangen
-
Quelle:Röntgenkongress Digital 2020
McDonald-Kriterien von 2010
Gemäß der vorletzten Revision der McDonald-Kriterien von 2010 ist die Dissemination der Läsionen in Raum und Zeit ausschlaggebend für die Diagnose MS. Kriterien für einen positiven MR-Befund sind:
- Läsionslast (Anzahl der Läsionen)
- Lokalisation der Läsionen (Dissemination im Raum)
- Kontrastmittelaufnahme von Läsionen
- Neuauftreten von Läsionen (T2 oder T1 mit Kontrastmittel im zeitlichen Verlauf)
Für die Dissemination im Raum sind jeweils eine oder mehrere T2-Läsionen in mindestens zwei charakteristischen Lokalisationen erforderlich:
- Periventrikulär – Läsionen häufig quer-oval
- Juxtakortikal – Läsionen neben dem Kortex
- Posterior fossa – Läsionen in der hinteren Schädelgrube
- Spinal – Läsionen mit besonders hoher Spezifität für MS
Für den Nachweis der zeitlichen Dissemination gelten zwei Kriterien:
- Eine neue T2- oder kontrastanreichernde Läsion im Follow-Up im Vergleich zu Baseline-MRT, oder
- gleichzeitiges Vorhandensein von nicht-symptomatischen kontrastanreichernde und nicht-anreichernden Läsion zu einem beliebigen Zeitpunkt
Aufgrund dieser Kriterien ist die MS-Diagnose auf Grundlage eines einzigen MRT-Scans möglich.
Revision der McDonald-Kriterien von 2017
Die McDonald-Kriterien wurden 2017 aktualisiert (Thompson AJ et al. 2018). Darin haben die oligoklonalen Banden im Liquor mehr Gewicht erhalten:
Liegt beim klinisch isolierten Syndrom (CIS) die Dissemination im Raum in der MRT vor, kann der Liquor die Dissemination in der Zeit ersetzen. Über oligoklonale Banden im Liquor lässt sich also die Frühdiagnose stellen.
Außerdem wird den kortikalen Läsionen mehr Bedeutung gegeben: Sie gelten jetzt als äquivalent mit juxtakortikalen Läsionen.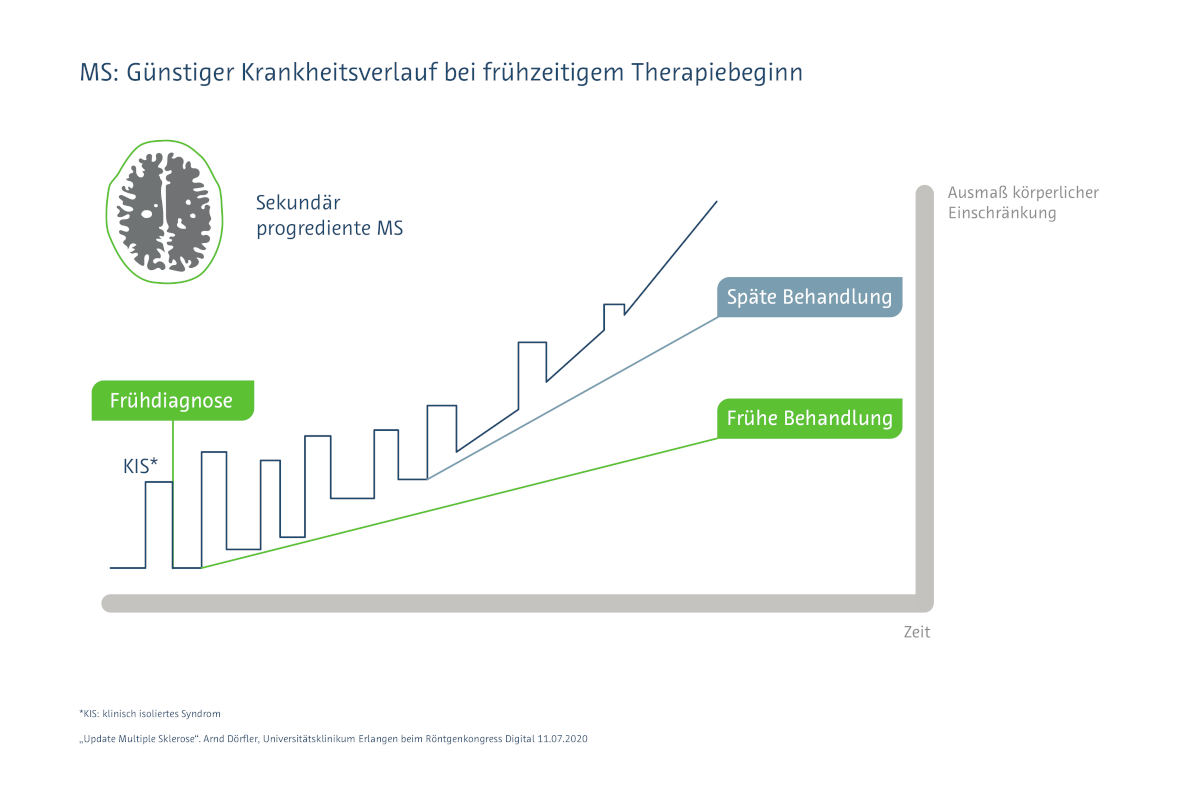
MRT-Bildgebung bestimmter Läsionsarten
- T2-Bildgebung für die Erkennung von Läsionen in der hinteren Schädelgrube präferiert.
- Double Inversion Recovery (DIR) für Detektion kortikaler Läsionen (Simon B et al. 2010). Allerdings etwas zeitintensiver.
- Bildgebung des gesamten Rückenmarks empfohlen für Nachweis der Dissemination im Raum (Filippi M et al. 2016): Läsionen im Rückenmark besitzen hohe Spezifität für entzündliche ZNS-Erkrankungen, denn unspezifische Signalalterationen treten spinal sehr selten auf. Im Gegensatz zu Tumoren sitzen Demyelinisierungsherde eher exzentrisch im Myelon. „Die Liquorpunktion ist in Deutschland bei Verdacht auf MS Standard“, sagte Dörfler.
- T1 mit Fettsättigung zum Nachweis einer Optikusneuritis (50% der PatientInnen mit Optikusneuritis entwickeln im Verlauf eine MS).
Kontrastmittel für die MRT?
„Ganz klar brauchen wir Kontrastmittel in der Frühdiagnostik für den Nachweis der Dissemination in der Zeit“, so Dörfler. Unzweifelhaft sei auch der KM-Einsatz für Untersuchungen im akuten Schub.
Fraglich sei hingegen, ob KM bei klinisch stabilen PatientInnen für die jährliche Verlaufs-MRT zur Therapiekontrolle erforderlich ist. Bei stabiler T2-Läsionslast sei der Wert des KM-Einsatzes begrenzt (Karimian-Jazi K et al. 2018). Aus dem Weglassen des Kontrastmittels im Follow-Up von MS-PatientInnen bei 3,0 T ergaben sich keine negativen Konsequenzen für die Beurteilung der Intervall-Progression (Eichinger P et al. 2019).
Progressive multifokale Leukenzephalopathie (PML)
Die progressive multifokale Leukenzephalopathie (PML) ist eine opportunistische Infektion durch reaktivierte John-Cunnigham-Viren (JCV). Durch Einnahme des MS-Therapeutikums Natalizumab kann es T-Zell-Immunschwäche und in der Folge zum Auftreten einer PML kommen.
Kontrastanreicherung ist das häufigste Frühzeichen einer Natalizumab-assoziierten PML. Die kontrastanreichernden Läsionen zeigen sich häufig patchy oder punktförmig in den Grenzregionen der PML-Läsionen (Wattjes M et al. J Neurol Neurosurg Psychiatry 2015). Der Natalizumab-Hersteller Biogen empfiehlt bei PatientInnen mit erhöhtem Risiko häufigere MRT-Untersuchungen (alle 3-6 Monate) mit einem verkürzten Protokoll (FLAIR, T2 und DWI).
Ein erhöhtes PML-Risiko sehen Wattjes et al. für JCV-seropositive PatientInnen und bei einer Behandlungsdauer von 18 Monaten oder länger (Wattjes et al. Nat Rev Neurol 2015). Sie empfehlen für diese Gruppe eine Untersuchung nach dem genannten Kurzprotokoll alle 3-4 Monate.
„Es ist wichtig, dass wir diese Patienten mit im Blick behalten“, betonte Dörfler.
Radiologisch-isoliertes Syndrom
Vom „radiologisch-isolierten Syndrom“ spricht man, wenn bei asymptomatischen PatientInnen in der zerebralen MRT MS-typische Läsionen gefunden werden, die sich nicht anders als durch die Diagnose MS erklären lassen (Sellner J et al. 2010).
MRT-Prädiktoren für eine klinische Konversion zu einer MS sind kontrastanreichernde Läsionen, hohe T2-Läsionslast und infratentorielle und spinale Rückenmarksläsionen (De Stefano N et al. 2018). Rund 40% der PatientInnen mit radiologisch-isoliertem Syndrom entwickeln im Verlauf eine MS. Trotzdem kann man bei diesen PatientInnen noch keine Frühdiagnose stellen, weil sie keine Symptome haben und keine Dissemination in der Zeit gegeben ist, betonte Dörfler. Eine Liquorpunktion würde man seiner Ansicht nach erst veranlassen, wenn Symptome auftreten.
Differentialdiagnosen
Bei der mit Paresen und Reflexstörungen einhergehenden akute disseminierten Enzephalomyelitis (ADEM) zeigen sich alle Läsionen typischerweise im gleichen Anreicherungsstadium. Die Läsionen sind im Marklager subkortikal eher peripher lokalisiert. Balkenläsionen am callosomarginalen Übergang sind eher untypisch.
Die tumor-imitierenden Läsionen zeigen sich häufig mit einem offenen Ring-Enhancement („Open-Ring-Zeichen“).
Für die Diagnostik von Vaskulitiden eignet sich die TOF-MRA. Eine normale MR-Angiographie schließt die Vaskulitis nicht aus.
Für das selten auftretende Susac-Syndrom sind Balkenläsionen typisch. Charakteristisch für diese zerebralen Mikroangiopathie sind Enzephalopathie, retinale Arterienverschlüsse und Hörsturz. Betroffen sind oft junge Frauen.Referenzen zu "Update Multiple Sklerose"
Accuracy of Unenhanced MRI in the Detection of New Brain Lesions in Multiple Sclerosis
Radiology 2019;291(2):429-35
Filippi M et al.
MRI Criteria for the Diagnosis of Multiple Sclerosis: MAGNIMS Consensus Guidelines
Lancet Neurol 2016;15(3):292-303
Karimian-Jazi K et al.
Gd contrast administration is dispensable in patients with MS without new T2 lesions on follow-up MRI
Neurol Neuroimmunol Neuroinflamm 2018;5(5):e480
Sellner J et al.
Radiologisch-isoliertes Syndrom. Wenn nur das MRT „Multiple Sklerose“ sagt
Der Nervenarzt 2010;81:1208-17
Simon B et al.
Improved in vivo detection of cortical lesions in multiple sclerosis using double inversion recovery MR imaging at 3 Tesla
Eur Radiol 2010;20(7):1675-83
De Stefano N et al.
Radiologically Isolated Syndrome or Subclinical Multiple Sclerosis: MAGNIMS Consensus Recommendations
Mult Scler 2018;24(2):214-21
Thompson AJ et al.
Diagnosis of multiple sclerosis: 2017 revisions of the McDonald criteria
Lancet Neurol 2018;17(2):162-73
Wattjes M et al.
Evidence-based Guidelines: MAGNIMS Consensus Guidelines on the Use of MRI in Multiple Sclerosis-Establishing Disease Prognosis and Monitoring Patients
Nat Rev Neurol 2015;11(10):597-606
Wattjes M et al.
MRI characteristics of early PML-IRIS after natalizumab treatment in patients with MS
Journal of neurology, neurosurgery, and psychiatry 2015;87(8)