RöKo Digital – Mamma-MRT: Stellenwert beim Brustkrebs-Screening
Mammographie, digitale Brusttomosynthese, Ultraschall oder MRT: Bei der Brustkrebsfrüherkennung schneidet die MRT am besten ab. Ein verkürztes MRT-Protokoll ermöglicht ein schnelles Screening der Patientinnen.
-
Präsentationstag:23.07.2020 0 Kommentare
-
Autor:biho/ktg
-
Sprecher:Christiane Kuhl, Universitätsklinikum RWTH Aachen
-
Quelle:Röntgenkongress Digital 2020
Die Mamma-MRT weist gute Erfolge in der Brustkrebsfrüherkennung auf. Christiane Kuhl, Universitätsklinikum Aachen, verdeutlicht die Vorteile der MRT.
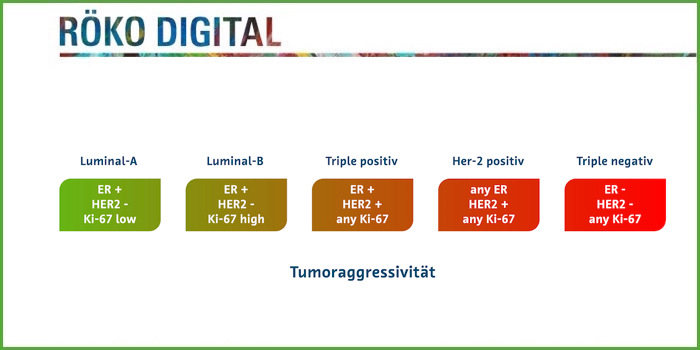
Brustkrebsarten: Welche prognostisch relevant sind
Die Prognose einer Brustkrebserkrankung ergibt sich aus ihrem genetischen Profil. HER-2-positive und Triple-negative Brustkrebsarten metastasieren schnell und gehören daher möglichst früh detektiert. Die Detektion der Subtypen gelingt je nach Erscheinungsbild und Detektionsmethode mehr oder weniger gut.
Mammographie detektiert die weniger aggressiven, prognostisch irrelevanten Krebsarten
In der Mammographie gut sichtbar sind irreguläre Raumforderungen, Mikrokalk und Spiculae (sternförmige Fortsätze), die langsam wachsende Tumore mit guter Prognose häufig aufweisen. Schlecht unterscheidbar sind hingegen aggressive Karzinome und gutartige Tumore oder Zysten: Sie weisen häufig einen runden, glatten Phänotyp ohne Mikrokalk auf. „Dichtes Brustgewebe erschwert die Detektion mit der Mammographie zusätzlich“, sagte Kuhl.
Die Unterdiagnostik ist eine Schwachstelle der Mammographie: Sie scheitert an der dringend notwendigen Früherkennung aggressiver Tumore. Häufig wird der Tumor erst beim nächsten Screening entdeckt. „Die Zahl der Intervallkarzinome bei der Mammographie ist hoch“, sagte Kuhl.
MRT detektiert die aggressiven, prognostisch relevanten Krebsarten
Entscheidend für die Detektion schnell wachsender Karzinome ist die Darstellung der veränderten Durchblutung. Sie hängt direkt mit der Kanzerogenese, dem Zellwachstum und der Metastasierung zusammen. Dass die MRT diese Detektion leistet. bestätigen tumorhistologische Daten (Sung JS et al. 2016).

Kein diagnostischer Mehrwert: DBT oder Ultraschall
Studien bezeugen auch der digitalen Brusttomosynthese einen Mehrwert: Eine DBT, zusätzlich zur Mammographie, erhöht die Krebserkennungsrate um durchschnittlich 2,7 pro 1000 Fälle (1,1-4,1/1000). Den Durchschnittswert errechnete Kuhl aus acht relevanten Studien. „Das ist ein recht mageres Ergebnis“, sagte sie.
Dem Ultraschall als zusätzlichem Screening-Instrument bescheinigt Kuhl Gleiches: 2,7 zusätzlich erkannte Krebsfälle pro 1000 Fälle ergeben sich als Durchschnittswert aus acht ausgewählten Studien (1,7-4,6/1000). Weitere Nachteile sind ein niedriger positiver prädiktiver Wert (PPV) und eine durchschnittliche Befundungszeit von 20 Minuten – „Unbezahlbar“, wie Kuhl anmerkte.
Vergleichsstudien: MRT vs. Mammographie, DBT oder Ultraschall
In einer Studie zu Ultraschall als zusätzlichem Screening-Instrument durchlief eine Teilgruppe der Probandinnen nach drei Screening-Runden eine einzelne MRT Berg WA et al. 2008, Berg WA et al. 2012). Die MRT allein detektierte 14,6 zusätzliche Brustkrebsfälle pro 1000.
Kuhl nannte weitere elf Vergleichsstudien von MRT mit Mammographie und/oder Ultraschall, bei denen die MRT ihre Vorteile zeigte: „An all diesen Studien nahmen Frauen mit erhöhtem Brustkrebsrisiko und einer breiten Streuung von Risikofaktoren teil“, sagte Kuhl. Die mit 687 Teilnehmerinnen größte Studie aus den Jahren 2002-2005 bescheinigte der MRT eine Sensitivität von 93%; die Mammographie schnitt mit 33% schlechter ab (Kuhl C et al. 2010).
MRT im Screening
Auch bei Frauen mit durchschnittlichem Brustkrebsrisiko zeigte die MRT ihre Überlegenheit: Im Initialscreening detektierte die MRT unter 2120 Frauen 48 bis dato unerkannte Intervallkarzinome (Kuhl CK et al. 2017). Im weiteren Verlauf von bis zu fünf Screenings fand die Mammographie plus Ultraschall nur einen prognostisch relevanten Tumor; die MRT hingegen 13.
Entscheidend sind diese Ergebnisse fürs Screening: „Die Brustkrebsmortalität wird von Frauen mit durchschnittlichem Brustkrebsrisiko bestimmt, nicht von den Hochrisikopatientinnen“, sagte Kuhl.
Intervallkrebsrate: niedrig bis null
Die DENSE-Studie für Frauen mit dichtem Brustgewebe ergab, dass die MRT als zusätzliches Screening-Instrument die Intervallkrebsrate von 5 auf 0,8 pro 1000 Fälle reduziert (Bakker MF et al. 2019). Prospektive Studien mit Hochrisikopatientinnen zeigten sogar eine Intervallkrebsrate von 0 (Kuhl C et al. 2010, Kuhl CK et al. 2017).
DCIS: Keine Mammographie-Domäne
Ein weiterer Pluspunkt für die MRT: Das Karzinoma-in-situ (DCIS) wird in seiner aggressiven Form besser erkannt als von der Mammographie (98 vs. 35%; Kuhl CK et al. 2007). Selbst bei niedrigdifferenzierten Mikrokalkablagerungen schnitt die MRT besser ab (81 vs. 61%).
Verkürztes MRT-Protokoll
Ein Hindernis für den Einsatz der MRT als Screening-Instrument ist ihre lange Untersuchungszeit. Dem hat Kuhl ein verkürztes, diagnostisch aussagekräftiges Kurzprotokoll entgegenzusetzen (AB-MRI): Drei Minuten Untersuchungszeit statt 17 Minuten, und drei, maximal 30 Sekunden für die Auswertung (Kuhl CK et al. 2014).
24 Studien verglichen mittlerweile die Performance der verkürzten MRT mit dem Standardprotokoll. Sie kamen zu dem gleichen Endergebnis: Das Kurzprotokoll eignet sich als Screening-Tool.
Ein weiterer Nachweis zur Eignung des Kurzprotokolls: Es schneidet auch im Vergleich mit der DBT besser ab. Beim Screening von Frauen mit dichtem Brustgewebe zeigte sich ein verkürztes, kontrastverstärktes MRT-Protokoll geeigneter: Die MRT erkannte mehr invasive Brustkrebsfälle als die DBT (Comstock CE et al. 2020).
Fazit
Die MRT ist anderen Methoden zur Brustkrebsfrüherkennung überlegen:
- Höhere Sensitivität
- Bis zu vier Mal höhere Krebserkennungsrate
- Funktional unabhängig vom individuellen Brustkrebsrisiko
- Detektiert prognostisch relevante Karzinome in früheren Stadien
„Die Studienlage zeigt: Die MRT eignet sich als alleiniges Screening-Instrument“, schloss Kuhl.
Referenzen zu "RöKo Digital 2020: Mamma-MRT: Stellenwert beim Brustkrebs-Screening"
Referenzen
Bakker MF et al.Supplemental MRI Screening for Women with Extremely Dense Breast Tissue.
N Engl J Med 2019:381; 2091-102
Berg WA et al.
Combined screening with ultrasound and mammography vs mammography alone in women at elevated risk of breast cancer.
JAMA 2008 May 14;299(18):2151-63.
Berg WA et al.
Detection of Breast Cancer with Addition of Annual Screening Ultrasound or a Single Screening MRI to Mammography in Women with Elevated Breast Cancer Risk.
JAMA. 2012 Apr 4; 307(13): 1394–1404.
Comstock CE et al.
Comparison of Abbreviated Breast MRI vs Digital Breast Tomosynthesis for Breast Cancer Detection Among Women With Dense Breasts Undergoing Screening
JAMA. 2020 Feb 25;323(8):746-756
Kuhl CK et al.
MRI for diagnosis of pure ductal carcinoma in situ: a prospective observational study
Lancet 2007 Aug 11;370(9586):485-92.
Kuhl CK et al.
Prospective multicenter cohort study to refine management recommendations for women at elevated familial risk of breast cancer: the EVA trial.
J Clin Oncol. 2010 Mar 20;28(9):1450-7
Kuhl CK et al.
Abbreviated Breast Magnetic Resonance Imaging (MRI): First Postcontrast Subtracted Images and Maximum-Intensity Projection – A Novel Approach to Breast Cancer Screening With MRI.
J Clin Oncol 2014;32:2304-10
Kuhl CK et al.
Supplemental Breast MR Imaging Screening of Women with Average Risk of Breast Cancer.
Radiology 2017;283(2):361-370
Sung JS et al.
Breast Cancers Detected at Screening MR Imaging and Mammography in Patients at High Risk: Method of Detection Reflects Tumor Histopathologic Results.
Radiology. 2016 Sep;280(3):716-22